Más de 450 personas se congregaron en el Hospital de Sant Pau de Barcelona para conmemorar el 40 aniversario del primer trasplante de médula ósea realizado en España, que llevaron a cabo, en dicho hospital, los especialistas en hematología Andreu Domingo Albós y Josep Cubells el 22 de mayo de 1976. La paciente fue una joven de 13 años con leucemia. Desde entonces, en el Hospital de Sant Pau se han hecho 2.939 trasplantes de médula ósea, 490 de ellos a menores de edad.
La evolución en las técnicas utilizadas desde entonces y la ampliación del margen para ser donante de médula, contemplándose como viables un 50% de compatibilidad con el receptor, formaron parte de los contenidos que con motivo de la celebración expusieron los responsables de los trasplantes del Hospital de Sant Pau.
El trasplante de médula ósea se puede realizar cuando se producen pocas células en la médula ósea (aplasia), mielodisplasias (producción de células defectuosas) o en caso de ciertos cánceres, como la leucemia, el mieloma múltiple o linfomas (cáncer que empieza en las células del sistema linfático) en estados avanzados.
El uso también en trasplantes, de células madre de la sangre de cordón umbilical, su mayor facilidad de obtención y menores riesgos de rechazo, además de los nuevos avances que aumentarán en el futuro la supervivencia y calidad de vida de los pacientes trasplantados fue también evaluado en esta jornada.
Esta fuente se ha utilizado desde hace 28 años. El primer trasplante tuvo lugar en 1988, un niño de cinco años con Anemia de Fanconi recibió el primer trasplante de células madre de sangre de cordón umbilical, procedentes de su hermana recién nacida. La pionera intervención, fue fruto de un esfuerzo internacional, el científico que conservó la sangre del cordón fue el Dr. Broxmeyer y el trasplante se realizó en el hospital Saint-Louis de París dirigido por la Dra. Gluckman.
A día de hoy, las células del cordón se han aplicado en más de 35.000 trasplantes en el mundo siendo un tratamiento consolidado y adicionalmente hay más de 300 investigaciones en curso para tratar otro tipo de enfermedades, lo que demuestra que conservar las células del cordón umbilical es una realidad hoy y un futuro lleno de posibilidades 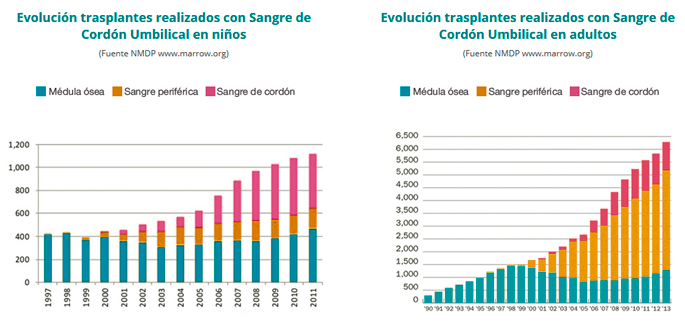
La sangre del cordón umbilical es un recurso limitado y necesario. Desde Bio-Cord recomendamos que o bien la intente donar a un Banco público para un uso alogénico principalmente o bien las conserve en un Banco Privado para un eventual uso autólogo o intrafamiliar. Ambas opciones son acertadas y en caso de optar por la segunda, en Bio-Cord ofrecemos este servicio tan importante para las familias de una manera eficiente y profesional, apoyándonos en criterios de rigor y exigencia.
Si deseas ampliar más información sobre la conservación y utilidad de las células madre del cordón umbilical puedes contactar con nuestro equipo de atención en el 91 179 40 62 · info@bio-cord.com.
FUENTE: elperiodico.com
Hoy en día la probabilidad de que una unidad de sangre del cordón autólogo sea utilizada para trasplante es muy bajo y su utilización se ha limitado a patologías en pediatría, fundamentalmente en la aplasia medular adquirida, tumores sólidos de alto riesgo (neuroblastoma, sarcoma de Edwing, meduloblastoma y tumores germinales) y algunos linfomas no Hodgkin en segunda remisión. Actualmente no existe una evidencia clara de que estas células puedan ser utilizadas para la medicina regenerativa o para tratar otras enfermedades en el futuro. Hay varios ensayos clínicos iniciales para probar la eficacia de células autólogas para algunas indicaciones. Sin embargo en la actualidad es imposible predecir los resultados de la investigación que pueden afectar el potencial uso de estas células. Aunque existen múltiples ensayos clínicos que han intentado demostrar la eficacia de las células mesenquimales en el tratamiento de diferentes enfermedades, no existen conclusiones claras al respecto, siendo imposible en la actualidad predecir los resultados de estas investigaciones sobre el potencial uso futuro de las células mesenquimales. FUENTE: Organización Nacional de Trasplantes (ONT)